Morir por nada
Mariana Zúñiga
Fotografía de Juan Pablo Bellandi

Una de las aristas más graves de los conflictos en Venezuela es la profunda crisis de su sistema de salud.
El lunes 14 de diciembre de 2015, por la madrugada, falleció el venezolano Ricardo Andrés Medina, de 3 años. No pasa un día, desde entonces, en que Richard, su padre, no piense en él o en lo que pasó. A principios de ese año, a Ricardo Andrés le descubrieron un tumor en el pulmón derecho. Los Medina fueron referidos al Hospital Militar de Caracas, donde recibieron la atención necesaria. Unos meses después, el niño ya estaba de vuelta en casa. Pero en noviembre le detectaron un nuevo tumor y tuvo que someterse a una ronda de quimioterapia. Esta vez el tratamiento, sumamente agresivo, le deterioró el corazón. Los médicos indicaron que debía tomar Cardioxane para prevenir los efectos tóxicos. Pero, en medio de la seria escasez de medicinas que atraviesa Venezuela desde 2014, el medicamento no se conseguía por ninguna parte. Cuando le realizaron la última sesión de quimioterapia, el corazón falló.
—Yo perdí tiempo —dice Richard Medina—. Pasé más tiempo buscando el medicamento de farmacia en farmacia que abrazando a mi hijo. Lo más triste fue hacer colas y no conseguirlo.
Si alguien llegara hoy por primera vez a Venezuela, le sería difícil imaginar que este fue alguna vez el país más rico de América Latina, al que se llamaba la Venezuela Saudita y donde desde finales de los años cuarenta el petróleo fue una bendición. El bolívar era una moneda fuerte y la inflación estaba por debajo del 1 por ciento. Se construyeron carreteras, escuelas y hospitales. En los sesenta, era el segundo país en Latinoamérica con menor índice de mortalidad infantil, después de Uruguay, y había implementado un programa de control de malaria muy exitoso, con el que controló la enfermedad en la extensión más grande del mundo tropical: 500 000 kilómetros. Pero a finales de los setenta, la situación empezó a decaer. Años de derroche tuvieron su punto de quiebre el 18 de febrero de 1983, el Viernes Negro, cuando después de dos décadas de estabilidad el bolívar se devaluó abruptamente y pasó de 4,3 por dólar a 7,60. A fines de los ochenta nuevas medidas económicas desencadenaron el Caracazo, protestas y disturbios producidos durante el gobierno de Carlos Andrés Pérez. Las cifras oficiales hablan de 276 muertos, pero las extraoficiales de más de 300 y de 3 000 desaparecidos.
En 1998, cuando Hugo Chávez llegó al poder, la inflación seguía en aumento, el precio del petróleo había caído y la situación era compleja, pero en los últimos años, bajo el mandato de Nicolás Maduro, ésta se ha vuelto extrema en varios frentes. A la inflación disparada —el Fondo Monetario Internacional estima que llegó al 700% a fines de 2016— se sumó una severa escasez de alimentos —según la Encuesta sobre Condiciones de Vida (Encovi) realizada por un grupo de universidades venezolanas, tres de cada cuatro habitantes perdió alrededor de 8.7 kilos en 2016—, y ahora, en mayo de 2017, el descontento social ha llevado a decenas de miles de venezolanos a tomar las calles del país y protestar contra el gobierno. Al momento de escribirse este artículo, las protestas masivas habían dejado un saldo de 53 muertos y mil heridos, según la Fiscalía. El presidente Nicolás Maduro ha convocado a una reforma constitucional que permitiría, según el mandatario, regenerar la paz de la república. La oposición la rechaza, ya que la considera una forma de autogolpe, y convoca a seguir protestando en la calle para pedir, entre otras cosas, la apertura de un canal humanitario para paliar la crisis en un sector sensible: salud.
Entre las muchas medidas que tomó Chávez durante su mandato, hubo una serie de reformas en la política de salud pública. Por entonces, el 51% del financiamiento de la salud era de origen privado, de modo que en el año 2003 Chávez creó la Misión Barrio Adentro, con el fin de llevar un buen servicio gratuito a las clases populares: miles de médicos cubanos se instalaron en seis mil ambulatorios alrededor del país. En teoría, Barrio Adentro tiene como objetivo ofrecer atención primaria a toda la población, pero de los seis mil ambulatorios construidos el 80% está cerrado por falta de insumos y personal, según la Federación Médica Venezolana (FMV). El doctor León Natera, presidente de la FMV, dice que el programa “ha sido un fracaso tan estruendoso que hasta la fecha ha tenido que ser relanzado unas 12 veces”. Según la OMS, Venezuela es el país de la región con el gasto más alto de bolsillos privados en lo que concierne a salud. Hoy, según la Encovi, un 65% de los recursos proviene del pago que hacen los privados a través de sus seguros médicos. En Colombia, ese porcentaje alcanza el 13%, y en Uruguay el 20 por ciento. A su vez, en Venezuela el gasto per cápita del estado en términos de salud es de 220 dólares, mientras en Colombia es de 800 y de 1 400 en Brasil, según la propia OMS.
CONTINUAR LEYENDOA esos números se suma el hecho de que, desde 2014, en el país hay escasez de toda clase de suministros médicos: no se consiguen jeringas, agujas, guantes o hilo para coser, pinzas, bisturíes o sondas de aspiración, medicamentos para la gastritis, antibióticos comunes, gasa estéril. La FMV dice que los 300 hospitales públicos del país sólo cuentan con un 3% de insumos necesarios para tratar a los pacientes. La infraestructura no está mejor. Según la Encuesta Nacional de Hospitales de 2017, publicada en marzo por la ONG Médicos por la Salud en conjunto con el Observatorio Venezolano de Salud, 76% de los hospitales públicos sufren de escasez de medicinas. Al 81% de ellos les falta material quirúrgico, catéteres o sondas. El 86% tiene sus equipos de rayos X dañados. En el 94% los tomógrafos están averiados y en el 44% de esos hospitales los quirófanos están cerrados.
La situación no se limita al estado de los hospitales. Según la Federación Venezolana de Farmacias, desde 2015 la escasez de medicinas es de 80 por ciento. Medicamentos de uso diario para tratar la diabetes o la hipertensión son casi imposibles de encontrar y su escasez subió a 95% el año pasado. Antibióticos, fármacos antiinfecciosos y antibacterianos son prácticamente inexistentes. Y los medicamentos que sí se encuentran disponibles tienen precios que nadie puede pagar y sobrepasan el sueldo mínimo de 65 000 bolívares, el equivalente a 13 dólares.
En repetidas ocasiones el presidente Nicolás Maduro ha dicho que la escasez de medicamentos y equipos se debe a una “guerra económica” liderada por la empresa privada —se refiere a la industria farmacéutica— con la colaboración de potencias extranjeras, para limitar el acceso a bienes esenciales como la comida o las medicinas con el fin último de desestabilizar al gobierno.
Históricamente Venezuela ha dependido del petróleo para sostener su economía. Por años, el Ejecutivo desatendió la producción nacional y se volvió dependiente de las importaciones. En tiempos de bonanza petrolera, eso no tuvo repercusión negativa: había dinero para importar lo que Venezuela no producía. Pero una vez que la producción y los precios del petróleo comenzaron a bajar, las posibilidades de importar insumos se vieron severamente afectadas.
Hoy, el Estado venezolano no cuenta con suficientes recursos para importar medicamentos, y la deuda que tiene con las farmacéuticas es de más de seis billones de dólares. La disponibilidad de los dólares en el país también se ha visto afectada por la necesidad: el Estado debe cumplir con los pagos de una alta deuda externa que asciende a 17 000 millones de dólares, plantea el ministro de Finanzas.
Según un documento publicado por la firma Bank of America Merrill Lynch, la importación de medicinas de Venezuela es las más alta de América Latina. Sólo en 2013, último año en el que se conocieron las cifras oficiales de importaciones, el país importó 3,7 millones de dólares en productos farmacéuticos. La firma norteamericana señala en el mismo documento que entre 2013 y 2015 se evidencia una caída de 39% en las importaciones de fármacos. La Cámara de la Industria Farmacéutica (Cifar) afirma que la escasez de medicinas se debe al retraso en la asignación de dólares por parte del Ejecutivo. Desde hace más de seis meses las empresas del sector no han recibido divisas para reponer inventario, ni para pagar deudas a los proveedores extranjeros. A esto se le suma la caída de la capacidad productiva de la industria, la cual, según la Cifar, se redujo en un 23% por unidad durante 2016. Según Tito López, presidente de la Cifar, existen laboratorios a los que les quedan insumos para operar por un mes y medio más. Otros, en mejores condiciones, sólo tienen inventario para tres meses. Así, la crisis del sistema de salud es una arista más de la situación social volátil e inestable que hoy atraviesa Venezuela, pero no una arista cualquiera.
—Éste es un “genocidio silente” –dice el doctor Julio Castro—. La falta de medicinas para enfermedades como diabetes e hipertensión le quita años de vida a las personas. La baja calidad de los medicamentos que llegan al país también disminuye la esperanza de vida. La cantidad de muertos no la vamos a ver ahorita, sino en unos años. La gente se está muriendo poquito a poco.
El doctor Julio Castro es un hombre robusto, de mirada seria. Saluda y me pide que aguarde en la sala de espera mientras atiende al último paciente del día en su consultorio de la Policlínica Metropolitana, un centro de salud privado del este de la capital. Es internista, infectólogo, pero desde 2014 es conocido por llevar estadísticas de temas relacionados con la salud en Venezuela.
Desde 1938, el Ministerio de Salud venezolano emite un Boletín Epidemiológico semanal como parte de una estrategia de monitoreo de enfermedades importantes que se realiza a nivel global. Pero desde octubre de 2014 la emisión del boletín fue suspendida por el gobierno. Henry Ventura, quien era entonces ministro de salud dijo que el boletín no volvería a salir y que sería reemplazado por una conferencia de prensa, la cual nunca tuvo lugar. Durante los tres años en los que el boletín no fue emitido, el doctor Castro, junto a un grupo de médicos, empezó a monitorear el estado de salud de los venezolanos por su cuenta.
El doctor Castro me hace pasar a su oficina y me muestra la pantalla de su computadora, donde hay un gráfico con una línea roja.
—Ésta es la historia de la mortalidad materna en Venezuela, podemos ver aquí el comportamiento de un país que va mejorando —dice y señala con el dedo el año 1968. Después, sigue bordeando la línea roja hasta detenerse en la actualidad—. Este número, hoy en día, equivale a la mortalidad materna del año 1965. Es decir, retrocedimos 56 años. Esto no se supone que eche para atrás.
Después de haber omitido la publicación de datos desde 2014, de manera inesperada, la mañana del martes 9 de mayo de 2017 el Ministerio de Salud publicó el primer Boletín Epidemiológico en tres años. Esto tomó a los ciudadanos y al mismo presidente Maduro por sorpresa. Pero no al doctor Castro, puesto que mucho de lo que se publicó en el boletín ya lo sabía. El boletín dio a conocer estadísticas que muestran un incremento de 30% en mortalidad infantil y 65% en mortalidad materna entre 2015 y 2016: de 256 mujeres fallecidas en 2015 se pasó a 456 en 2016. Según el documento, la malaria que estuvo controlada por más de 50 años, se volvió endémica. Hoy en día, hay alrededor de 240 000 casos y 13 estados del país están en condición de epidemia, cuando en 2010 sólo había tres estados infectados.
—Siempre va a haber malaria en Venezuela porque es un país tropical, pero no este pico —dice el doctor Castro—. Eso claramente es una epidemia y estimamos que van a haber un millón de casos en el 2018.
El boletín también mostró el regreso de enfermedades como la difteria, erradicada hace ya dos décadas, que volvió el año pasado con 324 casos. Es una enfermedad fácil de evitar y los síntomas son parecidos a los de una gripe, pero si llega a complicarse puede ocasionar la muerte. Cuarenta y ocho horas después de la emisión del boletín, Antonieta Caporales, ministra de Salud desde enero de 2017, fue despedida. No hubo declaraciones oficiales al respecto.
En un informe que mandó el año pasado al Congreso la ex ministro de Salud Luisana Melo se aseguraba que, en 2012, de cada 100 pacientes que entraban en un hospital morían 2,96. En 2015, morían 31 de cada 100.
—Si la situación es tan grave, ¿donde están los muertos? —le pregunto al doctor Castro— ¿Cómo es que no se habla de eso, que se no los topa uno por la calle?
—Esos muertos no son visibles. La diferencia de la gente que se muere normalmente y la gente extra que se está muriendo es una figura numérica que la mayoría no percibe.
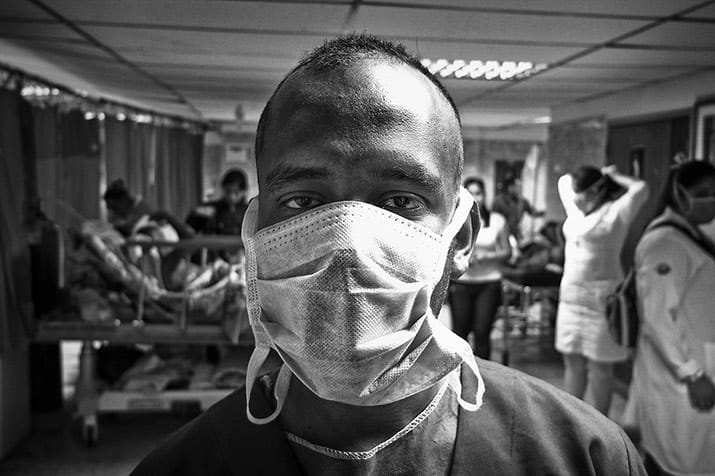
Un enfermero reclama cambios en su lugar de trabajo o se verá forzado a dejarlo. Su salario equivale a ocho dólares mensuales.
* * *
Es sábado por la mañana y lo primero que hace el doctor Jesús Guarecuco al llegar al Hospital Central de Barquisimeto, donde trabaja como residente desde hace más de dos años, es preguntar con qué medicamentos y material quirúrgico cuenta. Hoy no hay guantes, ni kit de cirujano ni tubos traqueales ni suturas, y faltan algunos analgésicos y antibióticos.
—Todos los días muere alguien en el hospital porque no hay insumos o material médico quirúrgico —dice el doctor Jesús Guarecuco—. Los pacientes mueren esperando que sus familiares lleguen de comprar las cosas necesarias, si es que las consiguen. Nosotros solamente dependemos de nuestras manos y nuestros conocimientos para salvar vidas.
Al asomarse por la ventana del Hospital Central, se puede ver el Hospital de Niños. Las dos estructuras se enfrentan. En la planta baja de ese otro edificio está el área de emergencia, donde hace un calor pegajoso. El aire acondicionado no funciona desde hace meses; el personal ya ni recuerda la fecha. La emergencia amanece repleta. Normalmente tiene capacidad para 24 pacientes. Hoy son 48. Una enfermera intenta ponerle una vía a un niño de unos cinco años. Lo hace con un catéter número 18, que es la medida para un adulto, porque no hay otra medida disponible. Idabelis Areas, jefa del servicio de emergencia, dice que la dotación de insumos es deficiente y que el caso de los catéteres endovenosos es sólo un ejemplo, aunque admite que el Ministerio de Salud les envía equipamiento.
—El problema es que lo que el Ministerio envía a duras penas cubre el 20% de nuestras necesidades —dice Idabelis—. Hay una ausencia total de medicamentos básicos.
Idabelis cuenta que el personal médico recurre a menudo a una figura legal que está constitucionalmente aceptada: la corresponsabilidad. Esto le permite a los médicos pedir a los familiares del paciente que adquieran los insumos necesarios. En febrero llegaron a la emergencia 12 pacientes con diarrea. Todos necesitaban de suero intravenoso para ser hidratados, pero en el hospital no había una sola gota de suero, de modo que se les pidió a los padres que lo buscaran en las farmacias. Nadie lo consiguió. Siete de los padres decidieron llevarse a sus niños a casa y buscar una solución alternativa, que encontraron en una infusión de hierbas para parar la diarrea, que se popularizó en cuestión de horas entre todos.
—Dicen que llevaba hierbas mixtas. Cosas que encuentras en el jardín o a la orilla de la carretera, como el rabo de ratón —cuenta Idabelis.
La Gliricidia Sepium, conocida como rabo de ratón, es un árbol pequeño que crece en países tropicales. Sus usos son variados, pero ninguno es curativo. Quienes lo usan correctamente lo utilizan, entre otras cosas, como veneno para ratas.
—Los siete niños volvieron al hospital con síntomas de intoxicación herbácea. Todos murieron —dice Idabelis—. Incluso los cinco que se quedaron internados en el hospital, porque pese a que no tomaron la infusión, para ellos el suero nunca llegó.
Varios medios locales, como El Informador, reportaron esta historia que, sin embargo, no llegó a ser noticia a nivel nacional.
* * *
El doctor Feder Álvarez es joven, pediatra, trabaja desde hace algún tiempo en una clínica privada, tiene sonrisa grande y ojos pequeños, lentes de pasta. En 2011 aún hacía el postgrado en el Hospital Central de la ciudad de Maracay. Habían pasado cinco meses y ninguno de los residentes de postgrado había cobrado por su trabajo. Ya había grandes complicaciones en términos de insumos, y los residentes decidieron hacer presión para exigir el pago de su salario y denunciar las condiciones del centro de salud.
—Justo después de las protestas la directiva del hospital decidió expulsarme del postgrado —explica Feder.
Sin embargo, ya que la residencia médica es parte de un programa universitario, los directores del hospital no pudieron expulsarlo. En Venezuela, gran parte de los directores de los hospitales son elegidos directamente por el Ministerio de Salud. Por esto muchos médicos temen hablar sobre la situación. El Hospital Central de Maracay, para la época de aquella protesta, no sólo estaba presidido por dirigentes del partido de gobierno, sino que formaba parte de Barrio Adentro, la misión bandera del gobierno bolivariano. Al graduarse del postgrado, Feder Álvarez comenzó a trabajar en el Hospital Dr. José María Benítez, en la ciudad de La Victoria, estado Aragua.
—Yo soy originario de La Victoria, entonces me hacía ilusión trabajar allí—dice Feder.
Era el año 2015 y las condiciones de aquel hospital no eran mucho mejores que las del Hospital Central de Maracay. La mayor parte del tiempo no había agua. No había colchones, ni rayos X, y el pago era irregular. Feder y sus compañeros denunciaron la situación ante la Corporación de Salud del estado Aragua. Enviaron documentos solicitando una inspección del hospital. Pero las denuncias nunca fueron atendidas.
—Las autoridades nos mintieron muchas veces. Hicieron muchas promesas que nunca cumplieron —explica Feder—. Equipos que prometieron y nunca llegaron.
Un lunes, Feder llegó a la guardia. Había que operar a un bebé de once meses por una artritis séptica de rodilla. Cuando Feder fue a pedir turno en el quirófano, la anestesióloga le informó que no iba a ser posible operar ya que la camilla estaba “llena de gusanos”.
— Ahí sí exploté. Yo sentía que no podía seguir soportando eso.
Así, junto con otros médicos, decidió salir a protestar. Se plantaron durante horas en la puerta del hospital, gritando consignas en contra del gobierno, el gobernador y la administración. Pocos días después lo despidieron.
—Yo sabía que me iban a botar, pero decidí enfrentarme a pesar de que son ellos los que tienen el poder.
Feder asegura haber sido despedido por órdenes directas del entonces gobernador de Aragua, Tareck El Aissami. El Aissami es, desde enero de 2017, vicepresidente de la república.
—Ya me tenían maña desde 2011 —explica Feder—. Eso es porque yo soy militante activo y hago ejercicio público en contra del gobierno.
La diáspora venezolana se extiende por más de 90 países. En los últimos 17 años, alrededor de dos millones de venezolanos han emigrado, según un estudio realizado por la Universidad Simón Bolívar en Caracas. En esa migración se han ido alrededor de 16 000 médicos, según el Dr. León Natera. Ivo Rodríguez, médico venezolano, actualmente es residente de Neurología en la Universidad de Texas. Son las 6 de la mañana en Houston y acaba de llegar a su casa después de un día de guardia.
—Me fui en enero de 2013 —cuenta—. Yo veía que el nivel de la educación bajaba. En la parte laboral ya había limitaciones. Y también grandes profesionales se iban. Lo lógico para mí era irme del país.
El éxodo de médicos ha dejado muchos hospitales con vacantes que no se ocupan.
—Si antes a los postgrados concursaban entre tres y cuatro mil médicos, actualmente sólo concursan 800 —explica el doctor Natera.
El gobierno trata de llenar esas vacantes con los médicos integrales comunitarios (MIC), que se han formado bajo el modelo cubano con un entrenamiento que toma sólo tres años.
—La salida de médicos le ha hecho daño al país. La medicina integral comunitaria es cada vez más fuerte. Se está jugando con la salud de la gente —dice Ivo—. Los MIC no están preparados. En ningún lugar del mundo hay un entrenamiento médico que dure tres años.

Estructura del Instituto Autónomo Universitario de Los Andes (IAHULA), eje de la zona oeste del occidente del país.
* * *
El Hospital Doctor José María Vargas queda en el oeste de Caracas. Mejor conocido como El Vargas, el hospital se caracteriza por su arquitectura colonial: pasillos laterales y un patio interno con jardines. Hoy, esa estructura concebida en el siglo XIX está derruida. Las instalaciones están sucias. En letreros escritos a mano dispersos por los pasillos se lee: “No hay rayos X”, “No hay agua”. Del lado izquierdo queda la morgue. Funciona a medias desde hace siete años. Apenas se abren las puertas, se percibe un olor putrefacto: las neveras están descompuestas y los cadáveres esperan en camillas hasta ser recogidos por sus familiares. El Vargas nació para ser un hospital de referencia, pero la realidad es que apenas puede asumir lo básico. Sólo hay ocho quirófanos. La mayoría de los ascensores están dañados y hay alas abandonadas. En el pasillo principal de la emergencia, ocupando buena parte de una pared blanca, hay una pancarta que dice en letras rojas “Sólo es posible en socialismo”. A la derecha se encuentra la sala de observación de hombres. En la cama tres, arropado con un cobertor azul, hay un paciente con hipoglucemia. A su lado, una botella llena de un líquido rojo fluorescente. Es soda sabor colita, que llega a su estómago a través de un fino tubo que entra por su nariz.
—A falta de Dextrosa, que es el tratamiento indicado para la hipoglucemia, hemos tenido que pasar ésta bebida a través de una sonda nasogástrica para poder tratar a pacientes que llegan de emergencia —explica un médico que prefiere no dar su nombre, ya que teme perder su empleo.
En la segunda cama de la sala de cuidados intermedios se encuentra Zeuss Jesús, otro paciente también diagnosticado con hipoglucemia.
—Estoy entre lo pagano y lo cristiano —dice Zeuss Jesús, de 31 años—. Me diagnosticaron hipoglucemia porque se me baja el azúcar y pierdo la consciencia. Mi tratamiento se basa en recibir Dextrosa todo el día. Pero yo me aburro y me lo mando a quitar.
Zeuss asegura que tiene más de 90 días en El Vargas.
—Prácticamente vivo aquí —dice—. No puedo irme porque si no recibo la Dextrosa me desmayo. Pero tampoco puedo salir de aquí hasta saber cuál es la verdadera razón de mi condición.
Su larga estadía en el hospital se debe a la gran cantidad de tiempo que le ha tomado hacerse exámenes para los cuales no hay equipos. Sólo ha logrado hacerse, con mucho esfuerzo y en otros centros de salud, tomografías y ecografías. Aún debe hacerse una ecografía endoscópica, pero en El Vargas no hay equipo. El servicio de gastroenterología sólo cuenta con un endoscopio y un colonoscopio. El estudio es costoso —800 000 bolívares, 13 veces el salario mínimo— y él no tiene cómo pagarlo en un centro privado.
—De tener un carro lo vendería para pagar el estudio. Pero no lo tengo. Por eso estoy aquí confinado, mientras reunimos el dinero para costearlo.
Dos semanas después, Zeuss sigue en el hospital, esperando.
Es jueves por la mañana y Sabine Rodríguez, estudiante de quinto año de medicina, lo saluda de camino a la emergencia. Hoy tiene guardia allí, en el servicio de trauma shock. En la emergencia el aire acondicionado está roto. Hace mucho calor. A Rodríguez le suda la cara y al cabo de unos minutos todo su mono quirúrgico está empapado.
—¡Sabine! —dice su superior—, toma los signos vitales de la paciente de la cama dos.
En la cama dos hay una mujer de 70 años. Está hinchada y tiene dificultades para respirar. La jefa de urgencias ordena intubarla, para bombear aire manualmente, pero se necesita una cánula pequeña para llegar a las vías. No parece haber ninguna a la mano.
—¡Sabine! —ordena nuevamente su superior—, baja a quirófano a ver si hay una cánula pequeña.
Rodríguez corre escaleras abajo. Al llegar al área de quirófanos le dicen que sólo tienen cánulas número 12, un número mayor al que se necesita.
—No importa, dame lo que tengas —dice ella.
Cuando regresa a la emergencia, los médicos ya están usando otra cánula. Hay que trabajar rápido, porque el estado de la mujer ya es grave. A pesar de ser del tamaño incorrecto, la cánula entra. Ahora se necesita un ambú, un resucitador manual, una bolsa inflable que se usa para proporcionar ventilación a aquellos pacientes que no pueden respirar por sí mismos.
—Alguien que me pase un ambú—dice la jefa de la emergencia.
No hay ambú a la mano en la emergencia. Así que Rodríguez vuelve a correr escaleras abajo hasta llegar a la dirección del hospital. El pasillo es estrecho y hay mucha gente. Pasa como puede y pregunta por el ambú. La respuesta es negativa: “No te podemos ayudar con eso, mejor pregunta en el depósito central”. Rodríguez corre hacia el depósito, en el otro extremo del hospital, y lo encuentra a oscuras. No hay luz y apenas logra ver al encargado para preguntarle si allí tienen el aparato. Una vez más la respuesta es negativa.
—No, mija, aquí no he visto eso desde hace un rato —le dice.
Rodríguez vuelve a la emergencia con las manos vacías. A los 15 minutos la paciente entra en un paro cardiorrespiratorio y muere.
—Ella estaba muy complicada y probablemente hubiera muerto igual —dice Rodríguez—. Pero es absurdo que no haya un ambú en una emergencia, eso es esencial. Cualquier persona que cae en paro se ventila gracias a ese aparato.

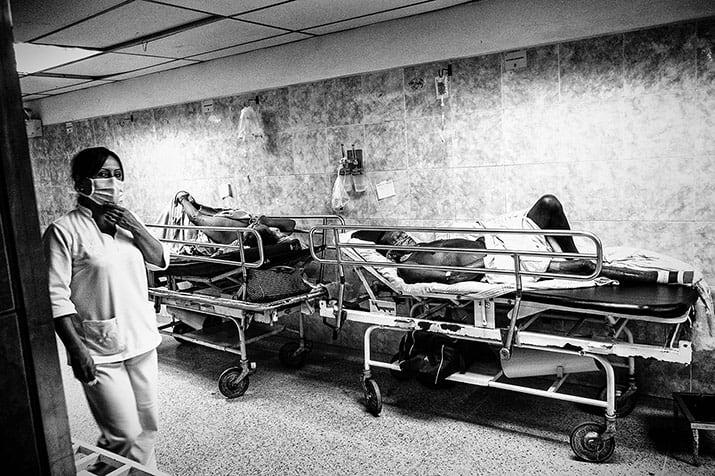
Sin insumos médicos, cortes de electricidad, infraestructura dañada y superpoblación: la sala de emergencia del Hospital Universitario de Los Andes.
* * *
—Me sucedió durante mi último viaje a Caracas —dice Minerva Zambrano, caraqueña de origen, aunque vive en Francia desde principios del año 2000.
En diciembre de 2016 volvió a Caracas para pasar Navidad con su familia. Venía de una comilona y camino a casa de sus padres empezó a sentir una gastritis fuerte. Paró en una, dos, tres…, ya no recuerda el número de farmacias, en busca de un medicamento. “No tenemos cariño”, “No nos queda” y “¡Uh!, hace rato que eso no se ve”, le respondieron en todas. Minerva dice que pasó el resto de su estadía en Venezuela con dolor.
—Si hubiese sabido, me hubiese traído el medicamento. Tenía dos años de no pisar la ciudad. No pensé que la situación fuese tan grave.
Caracas es un valle rodeado por El Ávila, una imponente montaña que esconde detrás de sí al mar Caribe. Al acercarse al centro y subir la vista uno se encuentra con rascacielos, muchos de ellos producto de la modernización de los años cincuenta. Pero en medio de ese concreto alto y moderno aún hay establecimientos antiguos. La Farmacia de Régulo Reyes es uno de ellos. Recubierta de madera, es la típica botica de cuadra. Todo el mundo que entra se conoce y Régulo los conoce a todos, porque hace cuarenta años que está allí.
—¿Algo para la circulación, Régulo? —dijo un hombre alto y calvo.
—No, Mauricio, pasa la semana que viene —responde Régulo, sin quitar la vista del papel que está firmando.
Dice que el 70% de las veces que le piden algo su respuesta es “No hay”. Lo que más le piden son medicinas para la tensión, anticonvulsivantes y anticonceptivos. Y que ya va más de un mes que no ve nada de eso.
—¿Tendrá Glucofaje? —pregunta un hombre de chaqueta azul cerca del mostrador.
—No, ninguna metformina —contesta Régulo.
—¿Y Losartán? –pregunta una mujer, alzando la voz para hacerse oír desde la puerta.
—Tampoco, no hay nada para la presión arterial.
Cuenta que antes le hacían pedidos regulares a los laboratorios. Solicitaban los productos en la mañana y por la tarde ya los tenían. Ahora, los pedidos llegan dos o tres veces al mes y sólo surten uno o dos productos por renglón. La conversación es interrumpida nuevamente por la llegada de uno de los proveedores. Es un paquete con alrededor de 80 cajas. Los productos no son variados: pastillas para la disfunción eréctil, crema antimicótica y antihistamínicos. Eso es todo.
—Usted está hoy como brotada de primavera —le dice Régulo, mirando hacia la puerta, a una clienta que viste una falda floreada.
La mujer se acerca con cara de quien comete una travesura.
—¡Ay, Régulo!, dame de lo que tienes por ahí escondido, por fa —dice la mujer, que se llama Eliani.
Régulo desaparece y al cabo de dos minutos vuelve con una caja de Losartán, el mismo medicamento que hace minutos dijo no tener. Se la entrega, se saludan afectuosamente y Eliani sale por la puerta. Régulo me mira como si supiera lo que quiero preguntar.
—Ella no es sólo mi cliente. Es mi paciente y es mi amiga. Sufre de hipertensión y este medicamento apenas se encuentra en el país. Cuando llega, si es que llega, siempre le guardo una caja. No quisiera que nada le pasara.

Una de las principales razones por las que Venezuela protesta es por la falta de medicamentos de todos los tipos.
* * *
Valentino De Bogi siempre fue un niño sano, hasta que empezó a tener convulsiones. Aún es pequeño. Tiene dos años y una tendencia a meterse todo a la boca.
—Por eso las gripes recurrentes —dice su padre Gian Franco Bogi.
A principios de marzo, Valentino tuvo un episodio de gripe. Le dieron un medicamento llamado Rinolast D. Y esa misma noche tuvo convulsiones. Temblaba y se ahogaba. Es una de las reacciones adversas posibles del Rinolast D. Lo llevaron a la Clínica Viña, un centro de salud privado en la ciudad de Valencia, donde viven, y le recetaron un anticonvulsivante llamado Fenobarbital. Pero en la clínica se habían agotado, así que esa tarde Gian Franco recorrió 15 farmacias, acompañado de un familiar. Uno conducía y el otro se bajaba a preguntar.
—No hay.
—Na, nai.
—Se nos agotó.
No encontró nada. Sólo se topó con filas de gente en su misma situación. Al día siguiente, cuando el sol apenas estaba saliendo, ya tenía un nuevo plan. Armar un ejército de personas que pudiesen buscar la medicina, porque los Bogi están regados por toda Venezuela, de norte a sur y de este a oeste.
—Llamamos a primos y tíos en diferentes ciudades —dice—. Puerto La Cruz, Barquisimeto, Caracas, San Cristóbal, Mérida y Ciudad Bolívar. Cada uno buscó en al menos seis farmacias. No había rastro del medicamento.
Pasaron dos días. Valentino continuaba con convulsiones. Al tercer día, Gian Franco escuchó en los pasillos de la clínica que había vendedores informales —bachaqueros— que se dedicaban a revender medicinas contrabandeadas.
—Detrás del Hospital Central de Maracay hay varios bachaqueros vendiendo medicinas —le dijo una enfermera.
Fue Mario, su primo. Justo detrás del hospital, como había indicado la enfermera, se encontró con cuatro o cinco mesas atendidas por hombres jóvenes. Todas exhibían medicinas. Antibióticos, antidepresivos, antihipertensivos. Mario vio lo que estaba buscando: el Fenobarbital. Se llevó cuatro cajas. Cada una costó 20 000 bolívares, 1 330 veces su precio original. Llegó de vuelta a la clínica con los medicamentos y se los dio a Gian Franco, que los revisó con cuidado y se dio cuenta de que estaban vencidos. A un lado de las cajas se leía “Exp. Marzo 2015”.
—No sabíamos si usarlos o no —cuenta Gian Franco—. Un doctor nos dijo que si se tratase de su hijo, él no lo haría. Así que no los usamos.
Otra vez estaban en cero. Esa tarde una amiga de la familia sugirió buscar el medicamento a través de las redes sociales. Los Bogi postearon un mensaje en Twitter, como lo hacen tantos venezolanos. Desde hace tres años, buscar medicamentos se ha convertido en un verdadero reto. Por Facebook, Twitter, Instagram y WhatsApp miles de personas buscan desesperadamente medicinas. “¡Urgente! mi primo necesita…” o “Servicio público: para niño de ocho años, se busca…”. Ese miércoles el caso de Valentino llegó a las redes: “¡Urgente! niño de dos años necesita anticonvulsivantes en Valencia”. Cuarenta y ocho horas y más de mil retuits después, el teléfono de Gian Franco no paraba de sonar. En una de esas llamadas escuchó la frase: “Tengo los medicamentos que busca”. Era un hombre que lo llamaba desde Cúcuta, Colombia. Podía enviarle la medicina con un amigo que se dirigía a Caracas en carro y podía detenerse en Valencia. Diez horas y 688 kilómetros después, las primeras cajas de Fenobarbital llegaron a destino. A los cuatro días, llegaron cuatro cajas más.
—Si no lo hubiésemos puesto en las redes, no se habría conseguido. Nadie me cobró. Yo estaba asombrado con la solidaridad de la gente.
Un par de días después los Bogi volvieron a su casa, con Valentino a salvo.
Desarropados y en condiciones delicadas, dos pacientes esperan en el área de emergencia del IAHULA.
* * *
Si no se es médico, paciente o familiar, entrar a un hospital en Venezuela puede ser complicado, sobre todo si se es periodista. Algunos corresponsales extranjeros han sido expulsados del país por intentar cubrir la crisis hospitalaria. De modo que, para ver los hospitales desde adentro, necesité de una fachada. Me hice pasar por estudiante de medicina y usé disfraz: un mono quirúrgico color vino tinto. Esa mañana de febrero llovía. Bajé del carro corriendo y me aproximé a la entrada. Unas letras doradas decían Hospital de Niños J. M. de los Ríos.
—¿Hacia dónde se dirige, señorita? —preguntó un miliciano que cuida la entrada.
—A la emergencia, tengo guardia hoy —le dije tratando de sonar confiada.
—Pase —respondió.
Al entrar, llamé a mi contacto: Adriana Díaz, una estudiante de último año de medicina. Nos encontramos en la planta baja. Antes de empezar me pidió que nos mantuviéramos alejadas del área de la emergencia. Allí, un grupo de estudiantes siempre reemplaza a otro, y todos se conocen. A pesar de mi disfraz, mi cara podía parecer poco familiar y ella podría meterse en problemas. Nos concentramos en los pisos superiores, el 1 y el 2. Allí conocí a Jeremías Montilla. Un chico de cabello oscuro y mirada ausente, cuya barriga hinchada debido a una insuficiencia del hígado se asomaba por debajo de una camiseta de los Power Rangers. Jeremías tiene 12 años. Fue diagnosticado de cirrosis hepática cuando apenas tenía unos meses de nacido. Desde los siete años toma todos los días un medicamento llamado Ursacol.
—Al principio sí se conseguía —me dijo su abuela, Carmen de Montilla—. Todos los meses veníamos al Hospital J. M. de los Ríos para buscar la cajita. Pero ese medicamento desapareció. No hay manera de encontrarlo en el país.
Carmen Montilla estaba sentada junto a la cama que ocupaba su nieto desde hacía un mes. Era la cuarta vez que Jeremías entraba en el hospital en menos de seis meses. Su patología no tiene cura. La única solución es un trasplante de hígado y está en lista de espera. La misma Carmen sufría las consecuencias de la crisis. Hacía meses que no conseguía pastillas para la circulación.
—Él ya tiene año y medio que no recibe la pastilla. Mi hijo ha pedido que se las traigan de donde sea. Un señor conocido de nosotros que viajó a España nos hizo el favor. Pero le trajo una sola caja, porque el costo era muy alto y no lo podíamos pagar. Le trajeron también unas de Colombia. Así que mi hijo tuvo que ir hasta la frontera para recogerlas. Eso también fue una plata.
Jeremías ha recibido el medicamento por todas las vías posibles. Del extranjero, por donaciones, comprado. Incluso una pareja amiga, cuyo hijo tenía la misma condición que él y murió unos meses atrás, les donó lo que les había quedado.
Hace más de año y medio la Asamblea Nacional (mayormente opositora) aprobó una ley decretando una crisis humanitaria en el sector de la salud. La ley tenía por objeto establecer mecanismos para que el Ejecutivo garantizara el acceso a los medicamentos. Entre ellos, figuraba el de aceptar donaciones de medicamentos de otros países y convocar a la industria farmacéutica nacional y al Ejecutivo a buscar soluciones urgentes. La ley fue declarada inconstitucional por el Tribunal Supremo de Justicia (mayormente oficialista). El actual presidente, Nicolás Maduro, asegura que la ley puede producir una posible intervención extranjera, ya que conlleva aceptar ayuda de otras naciones.
Según el portal de noticias Efecto Cocuyo, para el verano de 2016 llegó a Venezuela un cargamento desde Chile con tres toneladas de medicinas donadas. Los medicamentos fueron bloqueados en el puerto de La Guaira. No pudieron entrar al país. Al mes de su llegada, muchos de los medicamentos expiraron.
Lo que para algunos es sólo un bache más en el camino, para otros puede ser una cuestión de vida o muerte.

Jacqueline, de 55 años, es niñera y acaba de atravesar un cáncer. Ella tiene muchos años trabajando para una familia de clase media alta. A pesar de su buena posición económica, no logran conseguir los medicamentos necesarios para ella.
* * *
Era mayo de 2016, apenas unos días después del Día de la Madre, cuando Alicia Pérez de Garrido, 79 años, sacó la última pastilla del blister. Era también la última caja de Sinemet CR que le quedaba. El Sinemet es un medicamento para el párkinson, una enfermedad que Pérez padecía desde 2014.
—Quien no conoce la enfermedad, cree que el párkinson es sólo una tembladera —me dijo Rafael Garrido, el único hijo de Alicia Pérez—. A mí lo que me pasó con mi mamá, no me vuelve a pasar. Ahora, lo que necesite mi papá lo compro en grandes cantidades.
Rafael me explicó que el párkinson es una rigidez en los músculos que eventualmente pasa al resto de los órganos. Y eso fue lo que le pasó a su madre. Tres semanas después de que Alicia tomara aquella última pastilla, Rafael fue a visitarla. Ella se sentía mal y la encontró en cama. Decía sentirse como si le estuvieran arrancando el cerebro. Rafael se extrañó.
—¿No se supone que las medicinas eviten esta clase de dolor? —le preguntó. Alicia le confesó que llevaba varias semanas sin encontrar el medicamento, pero que no había dicho nada por no preocupar a nadie.
Rafael es periodista. Gracias a sus más de cinco mil seguidores en Twitter pudo conseguir el Sinemet a los dos días. Alicia, sin embargo, tenía que usar Sinemet CR, mucho más eficaz, pero a los pocos días mostró señales de leve mejoría, aún cuando estaba tan rígida que aún no podía pararse ni caminar. Rafael decidió pedirle a un amigo que reside en Chile que le comprara el Sinemet CR. Era 13 de junio y su amigo aterrizaría en Caracas el 20. El sábado 18, de camino a casa de su madre, Rafael estaba tranquilo. Llevaba el vidrio del carro abajo. Se repetía que las medicinas ya estaban en camino. También estaba contento porque había encontrado pan campesino en la panadería. Hacía semanas que no conseguía. Se bajó del carro y tomó la bolsa del pan, que aún estaba caliente. Alicia pudo salir de la cama y se sentó junto a su hijo y su marido en la sala. Rafael le ofreció un poco de pan.
Ella lo picó con las manos y se lo llevó a la boca, diciéndole que esperaba no vomitarlo. La madrugada anterior la había pasado en el baño. A pesar de eso, Rafael la vio de buen humor y se fue tranquilo. Al día siguiente, recibió una llamada de su padre.
—Tu mamá no se ha parado de la cama —le dijo—, y ya son casi las cinco de la tarde. Al llegar a casa de sus padres, Alicia ya había fallecido.
—La falta de medicamento le provocó un infarto fulminante —dice Rafael.
Al día siguiente el amigo llegó de Chile. En su maleta cargaba el Sinemet CR, ya inútil, que Rafael donó.

En Venezuela, los insumos médicos pueden ser encontrados en el mercado negro por casi diez veces su precio.
* * *
Según la Sociedad Venezolana de Psiquiatría, la existencia de drogas psiquiátricas se redujo un 70%. Jan Costa Muller, residente de Psiquiatría en el Hospital Doctor José María Vargas en Caracas, dice que todo funciona con dificultad debido a que sólo hay tres opciones de antidepresivos y casi nunca se consiguen.
—Si alguien está deprimido y no consigue alguna de las tres, no hay más nada que hacer —explica Jan—. El 80% de la consulta psiquiátrica del Vargas es por depresión. Depresión por no tener con qué comer. Algunos o comen o compran las pastillas. Ambas cosas no pueden, entonces, se descompensan.
En el centro psiquiátrico de San Bernardino en Caracas, un centro de salud privado subcontratado por el seguro social, una mujer espera sentada en el jardín. Está rapada, como todos: el personal les corta el cabello por la epidemia de piojos. Los pacientes deambulan errantes por el centro, mientras los enfermeros intentan calmar a aquéllos que están descompensados.
—Tú me quieres matar —grita Ana Piñeiro, una paciente, señalando a un hombre que la ha ido a visitar.
—Cuando tiene las medicinas es dulce y cordial. Cuando le faltan —dice el hombre—, parece que el demonio se apoderara de ella. Insulta a borbotones.
Pesa apenas 44 kilos. Ana se descompensa seguido. La intermitencia con la que toma Quetiapina y Risperidona (dos psicotrópicos) la hace salirse de eje con frecuencia. Sufre de esquizofrenia. Es hija de inmigrantes portugueses. Una familia de cinco que llegó a Venezuela en busca de un futuro mejor. Ahora no le queda casi nadie. Sus padres murieron y su hermana se fue del país hace muchos años. Le queda un hermano, Roberto, que se hace cargo de sus medicinas y su manutención. Él es el único que la visita.
Hasta hace cinco años, el centro proveía a los pacientes con las medicinas. Desde entonces, exige a los familiares llevar no sólo las medicinas, sino también parte de la comida. El Seguro Social paga un monto por paciente, pero la suma es módica, sólo 60 000 bolívares por cada uno (casi 10 dólares) al mes. Esto alcanza únicamente para pagar el sueldo de los médicos y enfermeros. No para las medicinas ni la comida.
—El personal es bueno —cuenta Roberto, el hermano de Ana—. Siempre dispuesto a ayudar.
Durante meses la jefa de enfermeras lo ayudó a encontrar las pastillas para Ana. Pero la forma en que lo hizo le costó el puesto. Las conseguía por medio de una empleada del Seguro Social y las vendía en secreto dentro del centro. No eran precios exorbitantes, y según dijo lo hacía para llegar a fin de mes, pero la administración de la clínica se enteró y fue despedida.
—Era una persona que realmente ayudaba a las familias que lo necesitaban —cuenta Roberto, a quien le preocupa haber perdido la única proveedora segura que tenía.
La venta de medicamentos contrabandeados se ha convertido en un negocio popular entre los empleados de la salud. Para muchos es una manera de apuntalar el sueldo y para los desesperados en busca de medicamentos puede ser una salvación.
Mariano, de 6 meses, es el segundo hijo de Mariangela Dávila. Ambos llevan un par de semanas durmiendo en el Hospital de Niños de Caracas, desde que a Mariano le diagnosticaron meningitis bacteriana. La primera semana todo transcurrió con normalidad, pero la segunda todo cambió porque en el hospital no quedaba una sola dosis de Vancomicina, el antibiótico que tomaba.
—Se las compré a una enfermera de una clínica privada —dice Mariangela, encogiéndose de hombros—. Ella lo vendía por su cuenta. Las sacó de la clínica y me las vendió en 22 000 bolívares cada paquete. ¿Qué más podía hacer? Es mi bebé.
* * *
En teoría, la operación era hoy. José Feiteira estaba listo. Tenía los electrodos pegados al pecho y los médicos ya habían marcado en azul dónde iban a incidir, cuando el aire acondicionado del quirófano se detuvo. Feiteira, venezolano clase media de 51 años, pensó que tenía que tratarse de una broma, pero no lo era. Tiene un semblante sereno, aunque padece un problema cardiaco serio: necesita que le reemplacen una válvula del corazón.
—Ningún tipo de seguro médico responde ahorita —dice José —. La única manera es si mi seguro fuese en dólares. Que no lo es. Hoy en día, sólo cubren urgencias y mi condición es de nacimiento. Sólo que yo no sabía; me enteré hace poco.
Hoy, el 82% de los hogares viven en pobreza, según la Encovi. Como consecuencia, cada año se vuelve más difícil mantener o adquirir un seguro médico privado, y, según la misma encuesta, el 63% de los venezolanos no lo tiene. Feiteira fue referido de una clínica privada a varios hospitales públicos. Pasó por el Hospital Pérez Carreño, al oeste de Caracas. Allí los equipos estaban dañados y no tenían cómo hacer la operación.
Finalmente llegó al Hospital Vargas. Allí, habiendo consumido ya todo lo que su seguro de salud cubría, tuvo que pagar de su bolsillo más de la mitad de los equipos para su operación.
—Nos hemos gastado un dineral en esto —dice, mirando a su esposa—. Sólo la válvula nos salió en 3 300 dólares. Pensamos en vender el carro, pero al final mi mamá nos prestó el dinero. Y es que hasta ésta vía —dice, señalando el tubito de plástico que tiene en la muñeca— cuesta cuatro mil bolívares. No todo el mundo tiene cuatro mil bolívares.
Una semana después, el aire acondicionado está en condiciones y José puede operarse con éxito. Para él, la falla sólo implicó una semana de espera. Para otros, la volatilidad del servicio eléctrico ha resultado un poco más costosa.

Una camilla oxidada y unos pipotes de basura son la entrada de la morgue perteneciente al hospital principal del estado Mérida.
* * *
Estoy sentada en una panadería en el oeste de Caracas, bebiendo café de un pequeño vaso plástico. Está amargo. Usualmente no lo tomo así, pero no hay azúcar. La chica que maneja la cafetera se disculpa por eso. Miro hacia la puerta y un joven me hace señas con la mano. Es un estudiante de último año de medicina que trabaja en el hospital que está enfrente. Luce incómodo y nervioso. Antes de sentarse en la mesa quiere dejar algunas cosas claras.
—Escucha —dice mirándome a los ojos—. Yo no tengo ningún problema en contarte lo que pasó, pero debes prometerme que no mencionarás mi nombre ni el nombre del hospital.
Yo asiento con la cabeza. Él se sienta y continúa. A las tres de la tarde del domingo 12 de marzo de 2017 se fue la luz. Él estaba trabajando en la emergencia cuando de repente todo se quedó a oscuras. Al parecer fue un apagón en todo el oeste de Caracas. Pensó que no habría problemas. La planta de electricidad se pondría en funcionamiento y la luz volvería. Pero no volvió. La planta, que no había recibido ningún tipo de mantenimiento durante un periodo muy largo, falló. Los médicos de la emergencia empezaron a preocuparse por los equipos de ventilación mecánica, que mantienen a los pacientes graves respirando.
—Son equipos que funcionan con baterías —dice—. Pero no todos podían soportar dos horas sin electricidad.
Y no lo hicieron. En ese momento había tres pacientes usando las máquinas. Una a una se fueron apagando. Primero la cama dos. Luego la tres y después la uno. En ese orden. Los tres pacientes se descompensaron de inmediato. Era fin de semana y había poco personal en la emergencia. Dos estudiantes de pregrado, uno de postgrado, un adjunto y siete enfermeras.
—Hicimos lo mejor que pudimos.
Empezaron a hacerles ventilación asistida, pero sólo había un ambú, así que priorizaron a una mujer de 70 años, por ser la más delicada de salud. A los demás, al no tener ambú, había que practicarles RCP, compresiones torácicas para mantenerlos vivos. Se alternaban entre los médicos disponibles: treinta minutos uno y treinta el otro.
—El dolor en los brazos era horrible —dice, tocándose el bícep derecho—. Fueron dos horas de compresiones. Nunca había estado tan cansado en mi vida.
Mientras se turnaba con otro médico para hacer las compresiones alguien dijo “Se murió”. Era morena, delgada, cabello ondulado, unos 40 años. Había entrado al hospital por una infección por retrovirus y estaba mejorando cuando la máquina falló.
—No pudo soportar la ventilación asistida.
A las dos horas la luz volvió. Pero tres de los siete pacientes que había en la emergencia estaban muertos.
Tendencias en Gatopardo
Lo más leído en Gatopardo
Recomendaciones Gatopardo
Más historias que podrían interesarte.
El cardumen de los 33: ir a un spa gay y ser detenido en Venezuela
Una tarde cualquiera de julio, la Policía Bolivariana de Venezuela irrumpió en un spa. Con engaños, los funcionarios se llevaron a 33 hombres y los detuvieron en una sede policial. El caso se ha vuelto un botón de muestra de la violencia estatal que vive la población LGBT+ en aquel país. Esta es su historia.
“Píntame como una persona poderosa”
Desde Venezuela, uno de los países latinoamericanos donde la población trans está más desprotegida porque el Estado aún no reconoce la mayoría de sus derechos, Amara comparte su historia de vida, sus esfuerzos por encontrar un lugar en el mundo.
María Lionza: ¿secuestrada o liberada?
La estatua de María Lionza desapareció de la Ciudad Universitaria de Caracas en octubre de 2022. Los especialistas en historia del arte y la propia universidad reprochan que se la robó el régimen de Nicolás Maduro; en cambio, uno de los mayores líderes espiritistas de Venezuela sostiene que fue “liberada” y con él coinciden muchos creyentes de la diosa indígena, indigenista o quizá española, alrededor de la cual se ha formado un culto sincrético y expansivo que abarca de todo: el catolicismo, héroes nacionales, malandros, curanderos y hasta vikingos. ¿A quién le pertenece la escultura?, ¿a la ciudad, para la que fue planeada, o a la montaña en Quibayo, donde se concentra la fuerza de su culto?



